 Cakupan pemanfaatan sarana pembuangan kotoran, merupakan salah satu faktor
penting untuk diperhatikan dalam kegiatan Surveilans Faktor Risiko pada keadaan darurat
bencana. Survailans faktor risiko dilakukan terhadap
kondisi lingkungan disekitar lokasi bencana atau lokasi penampungan
pengungsi yang dapat menjadi faktor risiko timbulnya atau
persebaran penyakit terhadap pengungsi.
Cakupan pemanfaatan sarana pembuangan kotoran, merupakan salah satu faktor
penting untuk diperhatikan dalam kegiatan Surveilans Faktor Risiko pada keadaan darurat
bencana. Survailans faktor risiko dilakukan terhadap
kondisi lingkungan disekitar lokasi bencana atau lokasi penampungan
pengungsi yang dapat menjadi faktor risiko timbulnya atau
persebaran penyakit terhadap pengungsi. Pencarian Sanitarian Topic

Menghitung Kebutuhan Jamban pada Kondisi Bencana
Written By munif on Tuesday, April 20, 2021 | 6:19 PM
 Cakupan pemanfaatan sarana pembuangan kotoran, merupakan salah satu faktor
penting untuk diperhatikan dalam kegiatan Surveilans Faktor Risiko pada keadaan darurat
bencana. Survailans faktor risiko dilakukan terhadap
kondisi lingkungan disekitar lokasi bencana atau lokasi penampungan
pengungsi yang dapat menjadi faktor risiko timbulnya atau
persebaran penyakit terhadap pengungsi.
Cakupan pemanfaatan sarana pembuangan kotoran, merupakan salah satu faktor
penting untuk diperhatikan dalam kegiatan Surveilans Faktor Risiko pada keadaan darurat
bencana. Survailans faktor risiko dilakukan terhadap
kondisi lingkungan disekitar lokasi bencana atau lokasi penampungan
pengungsi yang dapat menjadi faktor risiko timbulnya atau
persebaran penyakit terhadap pengungsi. Sanitasi Haji
Written By munif on Tuesday, April 13, 2021 | 6:23 PM
Penyehatan Lingkungan dan Sanitasi Makanan pada Penyelenggaraan Ibadah Haji
- Undang-Undang Republik Indonesia Nomor 13 Tahun 2008 Tentang Penyelenggaraan Ibadah Haji
- Keputusan Menteri Kesehatan Republik Indonesia Nomor 442/MENKES/SK/VI/2009 Tentang Pedoman Penyelenggaraan Kesehatan Haji
- Keputusan Menteri Kesehatan Nomor: 442/Menkes/SK/VI/2009 tentang Pedoman Penyelenggaraan Kesehatan Haji Indonesia
- Peraturan Menteri Kesehatan Republik Indonesia Nomor 15 Tahun 2016 Tentang Istithaah Kesehatan Jemaah Haji

- Melakukan pemamantauan kesehatan lingkungan
- Penyuluhan kesehatan lingkungan dan personal hygiene
- Pembinaan dan pengawasan hygiene dan sanitasi rumah makan dan jasa boga yang menyediakan makanan dan minuman bagi jamaah haji baik sebelum berangkat, dalam perjalanan, maupun setelah tiba dan selama di Arab Saudi
- Pengambilan sampel makanan dan minuman
- Pengendalian vektor
 |
| Test Daya Ingat CJH |
- Melaksanakan pemeriksaan dan pemantauan kesehatan lingkungan kantor, pondokan
- Penyluhuan kesehatan lingkungan dan personal hygiene
- Pembinaan dan pengawasan hygiene dan sanitasi jasa boga dan restoran yang terkait baik sebelum maupun selama di Arab Saudi
- Pengambilan sampel makanan dan minuman
- Pengendalian vektor
- Formulir pemeriksaan sanitasi catering
- Alat pemeriksaan makanan seperti : Pemeriksaan arsen, sianida, bakteriologis, sisa chlor dan pH.
- Lemari pendingin lkulkas) untuk menyimpan sample makanan lbank sample)
- Mengembangkan jejaring kemitraan dengan kementerian kesehatan Arab Saudi
 |
| Test Kebugaran CJH |
- Petugas sanitasi surveilans bersama ahli gizi dan pengawas catering daker melakukan kunjungan ke lokasi catering.
- Petugas sanitasi surveilans melakukan pengamatan dan pemeriksaan langsung sesuai 4 lempat) factor risiko, Makanan, Peralatan, Orang, dan Tempat.
- Mengisi formulir berdasarkan hasil pemeriksaan dan pengamatan yang dilakukan.
- Melakukan pengukuran dan pemeriksaan sampel makanan dan air yang digunakan seperti sisa Chlor dan pH.
- Melakukan pemeriksaan Personal Hygiene kepada Penjamah makanan dan memeriksa Surat Keterangan Sehat dari Dokter setempat.
- Penyuluhan kepada penjamah makanan dan Penanggung Jawab perusahaan catering.
- Mengambil dan menyimpan sampel makanan masak siap saji, di dalam bank sample llemari pendingin). Dengan mencatat Tgl Pengambilan, jam pengambilan, Nama Perusahaan Katering. Kemudian disimpan dalam bank sample.
- Setelah 1 X 24 jam bila tidak ada kasus, sample makanan boleh dimusnahkan/dibuang.
- Bila terjadi Kejadian Luar Biasa lKLB), karena kasus keracunan makanan bisa dilakukan pemeriksaan sample makanan di Laboratorium Pemerintah Arab Saudi.
- Makanan didistribusikan kepada jamaah tidak boleh lebih dari 2 jam setelah pemasakan.
- Makanan yang sudah diterima oleh jamaah harus segera dikonumsi dan tidak boleh lebih dari 4 jam agar makanan tidak basi.
Pengawasan Sanitasi Pondokan

- Melindungi jemaah haji dari dampak kualitas lingkungan perumahan/pondokan yang tidak sehat.
- Agar Kualitas kebersihan pondokan dan lingkungan dapat terpantau, dan memenuhi persyaratan kesehatan.
- Jemaah haji bebas dari risiko penularan penyakit, yang diakibatkan oleh transmisi dari faktor pondokan dan lingkungan.
- Luas lantai kamar tidur 3,5 m²/jemaah
- Kamar tidur jemaah harus selalu terjaga kebersihannya
- Tersedia tempat sampah harus selalu terjaga kebersihanya.
- Ventilasi minimal 10 % luas lantai, bila tidak terpenuhi harus dilengkapi exhaust yang berfungsi dengan baik.
- Bila menggunakan AC harus sudah dalam keadaan bersih sebelum kedatangan jemaah.
- Suhu Udara nyaman berkisar 18 - 30ºC
- Kelembaban Udara antara 40 – 70%
- Pencahayaan alam dan/atau buatan langsung maupun tidak langsung dapat menerangi seluruh ruangan minimal 60 lux dan tidak menyilaukan.
- Ketersediaan air bersih harus dapat memenuhi kebutuhan minum, kebersihan perorangan lseperti mandi, masak, berwudhu serta mencuci pakaian) minimal 40 L/org/hr
- Kualitas air harus memenuhi persyaratan fisik, kimia terbatas dan bakteriologi le.coli). Informasi mengenai kualitas air bersih dapat diperoleh dari hasil pemeriksaan rutin oleh pihak Arab Saudi.
- Disediakan tempat penampungan sampah sementara dengan kapasitas 50 – 100 L/25 – 50 jemaah di setiap lokasi tempat penghasil sampah, termasuk di ruang tidur.
- Tempat sampah diletakkan sedemikian rupa, agar memudahkan jemaah membuang sampah
- Pengosongan sampah harus dilakukan setiap hari oleh petugas pondokan agar tidak menimbulkan bau atau tidak menjadi tempat berkembang biaknya lalat dan serangga lainnya.
- Limbah cair yang berasal dari pondokan tidak mencemari sumber air, tidak menimbulkan bau dan tidak mencemari permukaan tanah.
- Limbah padat harus dikelola dengan baik agar tidak menimbulkan bau, mencemari permukaan tanah serta air.
Pengelolaan Limbah Padat Domestik Covid-19
Pengelolaan Limbah Padat Domestik Dalam Penanganan Corona Virus Disease 2019 (Covid-19)
Sesuai Keputusan Menteri Kesehatan Republik Indonesia Nomor Hk.01.07/Menkes/537/2020 Tentang Pedoman Pengelolaan Limbah Medis Fasilitas Pelayanan Kesehatan dan Limbah dari Kegiatan Isolasi Atau Karantina Mandiri di Masyarakat Dalam Penanganan Corona Virus Disease 2019 (Covid-19), dalam lampiran diuraikan berbagai hal terkait Pengelolaan Limbah Padat Domestik dalam Penanganan Corona Virus Disease 2019 (Covid-19).
Limbah padat domestik adalah limbah yang berasal dari kegiatan kerumahtanggaan atau sampah sejenis, seperti sisa makanan, kardus, kertas, dan sebagainya baik organik maupun anorganik. Sedangkan limbah padat khusus meliputi masker sekali pakai, sarung tangan bekas, tisu/kain yang mengandung cairan/droplet hidung dan mulut, diperlakukan seperti Limbah B3 infeksius.
Beberapa langkah kegiatan Pengelolaan Limbah Padat Domestik Covid-19, sebagai berikut:
Langkah-langkah:
1. Sediakan tiga wadah limbah padat domestik di lokasi yang mudah dijangkau orang, yaitu wadah untuk limbah padat organik, non organik, dan limbah padat khusus (untuk masker sekali pakai, sarung tangan bekas, tisu/kain yang mengandung cairan/droplet hidung dan mulut).
2. Wadah tersebut dilapisi dengan kantong plastik dengan warna berbeda sehingga mudah untuk pengangkutan limbah dan pembersihan wadah.
3. Pengumpulan limbah dari wadah dilakukan jika sudah 3/4 penuh atau sekurang-kurangnya sekali dalam 24 jam.
4. Pengumpulan limbah padat khusus dilakukan jika sudah 3/4 penuh atau sekurang-kurangnya sekali dalam 6 jam.
5. Petugas pengumpulan limbah harus dilengkapi dengan masker, sarung tangan, sepatu boot, dan apron.
6. Petugas pengumpulan sampah khusus harus dilengkapi dengan masker, sarung tangan, sepatu boot, apron, kaca mata pelindung (goggle), dan penutup kepala. Pengumpulan dilakukan dengan langkah-langkah: a. buka tutup tempat sampah, b. ikat kantong pelapis dengan membuat satu simpul, c. masukkan kantong tersebut ke wadah untuk diangkut
7. Setelah melakukan pengumpulan, petugas wajib membersihkan seluruh badan atau sekurang-kurangnya mencuci tangan dengan sabun dan air mengalir.
8. Peralatan pelindung diri yaitu goggle, boot, dan apron yang digunakan agar didisinfeksi sesegera mungkin pada larutan disinfektan, sedangkan masker dan sarung tangan dibuang ke wadah limbah padat khusus.
9. Limbah padat organik dan anorganik agar disimpan di Tempat Penyimpanan Sementara Limbah Padat Domestik paling lama 1 x 24 jam untuk kemudian berkoordinasi dengan instansi yang membidangi pengelolaan limbah domestik di kabupaten/kota.
10. Tempat Penyimpanan Sementara Limbah padat domestik agar dilakukan disinfeksi.
11. Limbah padat khusus agar disimpan di Tempat Penyimpanan Sementara Sampah/Limbah B3 dengan perlakuan seperti limbah B3 infeksius.
Pengelolaan Air Limbah Kasus COVID-19
Written By munif on Sunday, April 11, 2021 | 6:21 PM
Langkah-Langkah Pengelolaan Air Limbah Kasus COVID-19 Di Fasilitas Pelayanan Kesehatan
Sesuai Keputusan Menteri Kesehatan Republik Indonesia Nomor Hk.01.07/Menkes/537/2020 Tentang Pedoman Pengelolaan Limbah Medis Fasilitas Pelayanan Kesehatan dan Limbah dari Kegiatan Isolasi Atau Karantina Mandiri di Masyarakat Dalam Penanganan Corona Virus Disease 2019 (Covid-19),
dalam lampiran diuraikan berbagai hal terkait Pengelolaan Air Limbah sebagai berikut:Air limbah kasus Corona Virus Disease 2019 (COVID-19) yang harus diolah adalah semua air buangan termasuk tinja, berasal dari kegiatan penanganan pasien COVID-19 yang kemungkinan mengandung mikroorganisme khususnya virus Corona, bahan kimia beracun, darah dan cairan tubuh lain, serta cairan yang digunakan dalam kegiatan isolasi pasien meliputi cairan dari mulut dan/atau hidung atau air kumur pasien dan air cucian alat kerja, alat makan dan minum pasien dan/atau cucian linen, yang berbahaya bagi kesehatan, bersumber dari kegiatan pasien isolasi COVID-19, ruang perawatan, ruang pemeriksaan, ruang laboratorium, ruang pencucian alat dan linen.
Air limbah kasus COVID-19 tidak hanya berasal dari fasilitas pelayanan kesehatan yang menangani pasien terkonfirmasi COVID-19, namun air limbah kasus COVID-19 juga dapat berasal dari rumah atau fasilitas lainnya di masyarakat yang melakukan isolasi mandiri. Air limbah kasus COVID-19 dari isolasi mandiri berasal dari air buangan baik cairan tubuh dari orang yang melakukan isolasi mandiri maupun air buangan dari hasil pencucian peralatan pribadi.
Untuk dapat mencegah penularan dan melakukan pengendalian COVID-19, maka perlu adanya langkah-langkah dalam mengolah air limbah kasus COVID-19 baik dari fasilitas pelayanan kesehatan yang menangani pasien COVID- 19 maupun dari rumah atau fasilitas lain di masyarakat yang melakukan isolasi mandiri.
Langkah-Langkah Pengelolaan Air Limbah Kasus COVID-19 Di Fasilitas Pelayanan Kesehatan
1. Cairan dari mulut dan/atau hidung atau air kumur pasien dimasukkan ke wadah pengumpulan yang disediakan atau langsung dibuang di wastafel atau lubang air limbah di toilet.
2. Air cucian alat kerja, alat makan dan minum pasien dan/atau cucian linen dimasukkan langsung ke dalam lubang air limbah yang tersedia.
3. Pastikan semua pipa penyaluran air limbah harus tertutup dengan diameter memadai.
4. Pastikan aliran pada semua titik aliran lancar, baik di dalam gedung maupun di luar gedung.
5. Pemeriksaan instalasi penyaluran dilakukan setiap hari.
6. Pastikan semua unit operasi dan unit proses Instalasi Pengolahan Air Limbah (IPAL) bekerja optimal.
7. Unit proses IPAL sekurang-kurang terdiri atas proses sedimentasi awal, proses biologis (aerob dan/atau anaerob), sedimentasi akhir, penanganan lumpur, dan disinfeksi dengan klorinasi (dosis disesuaikan agar mencapai sisa klor 0,1-0,2 mg/l). Setelah proses klorinasi, pastikan air kontak dengan udara untuk menghilangkan kandungan klor di dalam air sebelum dibuang ke badan air penerima.
8. Lumpur hasil proses IPAL, bila menggunakan pengering lumpur atau mesin press, dapat dibakar di insinerator atau dikirim ke perusahaan jasa pengolah limbah Bahan Berbahaya dan Beracun (B3). Bila tidak dimungkinkan untuk dilakukan keduanya, maka dapat dilakukan penguburan sesuai dengan kaidah penguburan limbah B3 sebagaimana diatur dalam Peraturan Menteri Lingkungan Hidup dan Kehutanan Nomor P.56/MENLHK-SETJEN/2015 tentang Tata Cara dan Persyaratan Teknis Pengelolaan Limbah Bahan Berbahaya dan Beracun Dari Fasilitas Pelayanan Kesehatan.
9. Pengukuran unit proses disinfeksi air limbah dengan kandungan sisa klor pada kisaran 0,1-0,2 mg/l yang diukur setelah waktu kontak 30 menit sekurang-kurangnya sekali dalam sehari.
10. Lakukan pengukuran kualitas air limbah dan pastikan semua parameter hasil pengolahan memenuhi baku mutu air limbah domestik sebagaimana diatur di dalam Peraturan Menteri Lingkungan Hidup dan Kehutanan Nomor P.68 Tahun 2016 tentang Baku Mutu Air Limbah Domestik, sebagai berikut:
|
Parameter |
Satuan |
Kadar Maksimum* |
|
pH |
- |
6-9 |
|
BOD |
mg/L |
30 |
|
COD |
mg/L |
100 |
|
TSS |
mg/L |
30 |
|
Minyak & lemak |
mg/L |
5 |
|
Amoniak |
mg/L |
10 |
|
Total Coliform |
Jumlah/ 100mL |
3000 |
|
Debit |
L/orang/hari |
100 |
Pengukuran dilakukan sekurang-kurangnya setiap 1 bulan sekali. Dalam kondisi darurat yang tidak memungkinkan untuk dilakukan pemeriksaan ke laboratorium terakreditasi, maka dapat dilakukan pemeriksaan internal dan melaporkannya kepada Dinas Lingkungan Hidup Kabupaten/Kota setempat
Langkah-Langkah Pengelolaan Air Limbah Kasus COVID-19 Di Rumah
1. Cairan dari mulut dan/atau hidung atau air kumur, air seni dan air tinja orang yang isolasi mandiri langsung dibuang di wastafel atau lubang air limbah di toilet dan dialirkan ke septic tank.
2. Untuk peralatan makan, minum dan peralatan pribadi lainnya yang digunakan oleh orang yang isolasi mandiri harus dilakukan pencucian dengan menggunakan deterjen dan air limbah yang berasal dari cucian dibuang ke Saluran Pembuangan Air Limbah (SPAL).
Langkah-Langkah Pengelolaan Limbah B3 Medis Padat Penanganan COVID -19
Written By munif on Tuesday, March 30, 2021 | 10:32 PM
Langkah-Langkah Pengelolaan Limbah Bahan Berbahaya dan Beracun (B3) Medis Padat di Fasilitas Pelayanan Kesehatan Penanganan COVID -19
Sesuai Keputusan Menteri Kesehatan Republik Indonesia Nomor Hk.01.07/Menkes/537/2020 Tentang Pedoman Pengelolaan Limbah Medis Fasilitas Pelayanan Kesehatan dan Limbah dari Kegiatan Isolasi Atau Karantina Mandiri di Masyarakat Dalam Penanganan Corona Virus Disease 2019 (Covid-19), beberapa langkah Pengelolaan Limbah B3 medis padat sebagai berikut:
1. Limbah B3 medis dimasukkan ke dalam wadah/bin yang dilapisi kantong plastik warna kuning yang bersimbol “biohazard”.
2. Hanya limbah B3 medis berbentuk padat yang dapat dimasukkan ke dalam kantong plastik limbah B3 medis.
3. Bila di dalamnya terdapat cairan, maka cairan harus dibuang ke tempat penampungan air limbah yang disediakan atau lubang di wastafel atau WC yang mengalirkan ke dalam Instalasi pengolahan Air Limbah (IPAL).
4. Setelah 3/4 penuh atau paling lama 12 jam, sampah/limbah B3 dikemas dan diikat rapat dan dilakukan disinfeksi.
5. Limbah Padat B3 Medis yang telah diikat setiap 24 jam harus diangkut, dicatat dan disimpan pada Tempat Penyimpanan Sementara (TPS) Limbah B3 atau tempat yang khusus.
6. Petugas wajib menggunakan Alat Pelindung Diri (APD) lengkap seperti tampak gambar:
7. Pengumpulan limbah B3 medis padat ke TPS Limbah B3 dilakukan dengan menggunakan alat transportasi khusus limbah infeksius dan petugas menggunakan APD.
8. Berikan simbol Infeksius dan label, serta keterangan “Limbah Sangat Infeksius. Infeksius Khusus”.
9. Limbah B3 Medis yang telah diikat setiap 12 jam di dalam wadah/bin harus diangkut dan disimpan pada TPS Limbah B3 atau tempat yang khusus.
10. Pada TPS Limbah B3 kemasan sampah/limbah B3 COVID-19 dilakukan disinfeksi dengan menyemprotkan disinfektan (sesuai dengan dosis yang telah ditetapkan) pada plastik sampah yang telah terikat.
11. Setelah selesai digunakan, wadah/bin didisinfeksi dengan disinfektan seperti klorin 0,5%, lysol, karbol, dan lain-lain.
12. Limbah B3 Medis padat yang telah diikat, dilakukan disinfeksi menggunakan disinfektan berbasis klorin konsentrasi 0,5% bila akan diangkut ke pengolah.
13. Pengangkutan dilakukan dengan menggunakan alat transportasi khusus limbah dan petugas menggunakan APD.
14. Petugas pengangkut yang telah selesai bekerja melepas APD dan segera mandi dengan menggunakan sabun antiseptik dan air mengalir.
15. Dalam hal tidak dapat langsung dilakukan pengolahan, maka Limbah dapat disimpan dengan menggunakan freezer/cold storage yang dapat diatur suhunya di bawah 0oC di dalam TPS.
16. Melakukan disinfeksi dengan disinfektan klorin 0,5% pada TPS Limbah B3 secara menyeluruh, sekurang-kurangnya sekali dalam sehari.
17. Pengolahan limbah B3 medis dapat menggunakan insinerator/ autoklaf/ gelombang mikro. Dalam kondisi darurat, penggunaan peralatan tersebut dikecualikan untuk memiliki izin.
18. Untuk fasilitas pelayanan kesehatan yang menggunakan insinerator, abu/residu insinerator agar dikemas dalam wadah yang kuat untuk dikirim ke penimbun berizin. Bila tidak memungkinkan untuk dikirim ke penimbun berizin, abu/residu insinerator dapat dikubur sesuai konstruksi yang ditetapkan pada Peraturan Menteri Lingkungan Hidup dan Kehutanan Nomor P.56/MENLHK-SETJEN/2015 tentang Tata Cara dan Persyaratan Teknis Pengelolaan Limbah Bahan Berbahaya dan Beracun Dari Fasilitas Pelayanan Kesehatan.
19. Untuk fasilitas pelayanan kesehatan yang menggunakan autoklaf/gelombang mikro, residu agar dikemas dalam wadah yang kuat. Residu dapat dikubur dengan konstruksi yang ditetapkan pada Peraturan Menteri Lingkungan Hidup dan Kehutanan Nomor P.56/MENLHK-SETJEN/2015 tentang Tata Cara dan Persyaratan Teknis Pengelolaan Limbah Bahan Berbahaya dan Beracun dari Fasilitas Pelayanan Kesehatan.
20. Untuk fasilitas pelayanan kesehatan yang tidak memiliki peralatan pengolah limbah dan tidak ada pihak pengelola limbah B3 dapat langsung melakukan penguburan dengan langkah-langkah sebagai berikut: a. limbah didisinfeksi terlebih dahulu dengan disinfektan berbasis klor 0,5%, b. dikubur dengan konstruksi yang ditetapkan pada Peraturan Menteri Lingkungan Hidup dan Kehutanan Nomor P.56 tahun 2015.
21. Konstruksi penguburan sesuai Peraturan Menteri Lingkungan Hidup dan Kehutanan Nomor P.56/MENLHK-SETJEN/2015 tentang Tata Cara dan Persyaratan Teknis Pengelolaan Limbah Bahan Berbahaya dan Beracun Dari Fasilitas Pelayanan Kesehatan:
22. Pengolahan juga dapat menggunakan jasa perusahaan pengolahan yang berizin, dengan melakukan perjanjian kerjasama pengolahan.
23. Pengolahan harus dilakukan sekurang-kurangnya 2 x 24 jam.
24. Timbulan/volume limbah B3 harus tercatat dalam logbook setiap hari.
25. Memiliki manifest limbah B3 yang telah diolah, contoh formulir manifest sebagaimana Form I.
26. Melaporkan pada Kementerian Lingkungan Hidup dan Kehutanan terkait jumlah limbah B3 medis yang dikelola, melalui Dinas Lingkungan Hidup Provinsi/Kabupaten/Kota dan ditembuskan Dinas Kesehatan Provinsi/ Kabupaten / Kota.
27. Laporan terkait pengelolaan limbah medis dan limbah spesifik COVID- 19 juga disampaikan ke Kementerian Kesehatan secara online melalui link: bit.ly/formulirlimbahcovid. Informasi yang dibutuhkan dalam link tersebut adalah alamat email, nama provinsi/kabupaten/kota, nama fasilitas pelayanan kesehatan, jumlah timbulan limbah COVID-19 (rata-rata kg/hari), jumlah timbulan limbah medis (rata-rata kg/hari), pengolahan limbah COVID-19/limbah medis dan jumlah pasien COVID-19 yang dirawat (rata-rata pasien/hari).
28. Fasilitas pelayanan kesehatan yang memiliki alat pengolahan limbah dapat menerima limbah B3 medis dari fasilitas pelayanan kesehatan sekitarnya.
Sanitasi Bencana
Written By munif on Wednesday, January 20, 2021 | 7:38 PM
Berikut beberapa summary dari dasar pelaksanaan permasalahan sanitasi yang harus diperhatikan pada daerah bencana :
Dasar pelaksanaan Sanitasi Darurat pada daerah bencana mengacu pada Keputusan Menteri Kesehatan Republik Indonesia Nomor : 12/MENKES/SK/I/2002 Tentang Pedoman Koordinasi Penanggulangan Bencana Di Lapangan.
Dasar hukum ini juga mengacu pada beberapa keputusan, baik keputusan Presiden maupun Menteri yang lain sebagai berikut :
- UU Nomor 36/2009 tentang kesehatan
- Undang-Undang Nomor 29 Tahun 2014 tentang Pencarian dan Pertolongan
- Undang-Undang Nomor 24 Tahun 2007 tentang Penanggulangan Bencana.
- Peraturan Presiden Nomor 99 Tahun 2007 tentang Badan SAR Nasional.
- Keputusan Presiden Nomor : 3/2001 tentang Badan Kordinasi Nasional Penanggulangan Bencana dan Penanganan Pengungsi ( Bakornas PB-P ).
- Kepmenkes Nomor : 979/2001 tentang Protap Pelayanan Kesehatan Penanggulangan Bencana dan Penanganan Pengungsi.
- Kepses Bakornas PB-P Nomor : 2/2001 tentang Pedoman Umum Penanggulangan Bencana dan Penanganan Pengungsi
Manajemen Penanggulangan bencana dilapangan (Tingkat Kabupaten/ Kota)
Penanggulangan korban bencana di lapangan pada prinsipnya harus tetap memperhatikan faktor safety / keselamatan bagi penolongnya setelah itu baru prosedur di lapangan yang memerlukan kecepatan dan ketepatan penanganan, secara umum pada tahap tanggap darurat dikelompokkan menjadi kegiatan sebagai berikut :
- Pencarian korban (Search)
- Penyelamatan korban Rescue)
- Pertolongan pertama (Live Saving)
- Stabilisasi korban
- Evakuasi dan rujukan
Keputusan Menteri Kesehatan Republik Indonesia Nomor : 279/MENKES/SK/XI/2001 Tentang Pedoman Penilaian Risiko Bencana Di Provinsi Dan Kabupaten/Kota Menteri Kesehatan Republik Indonesia
Unsur – unsur Penilaian Risiko
Dalam melaksanakan Penilaian Risiko kita mengenal 2 determinan Yaitu Kelompok jenis bahaya dan Kelompok variabel. Dari kelompok jenis bahaya, termasuk didalamnya adalah jenis–jenis bahaya sebagai berikut :
- Gempa Bumi
- Letusan Gunung Berapi
- Tsunami (Gelombang Pasang)
- Angin Puyuh (Putting Beliung)
- Banjir (Akibat Cuaca Ekstrim/Dampak La Nina)
- Tanah Longsor
- Kebakaran Hutan/Asap (Haze)
- Kekeringan (Cuaca Ekstrim/Dampak El Nino)
- KLB (Kejadian Luar Biasa/Wabah Penyakit Menular)
- Kecelakaan Transportasi/Industri
- Konflik Dengan Kekerasan Akibat Kerusuhan Sosial
Standar Minimal : Adalah ukuran terkecil atau terendah dari kebutuhan hidup (air bersih dan sanitasi, persediaan pangan, pemenuhan gizi, tempat tinggal dan pelayanan kesehatan) yang harus dipenuhi kepada korban bencana atau pengungsi untuk dapat hidup sehat, layak dan manusiawi.
Pada pasca bencana beberapa hal yang perlu mendapatkan perhatian dan kajian lebih lanjut adalah :
- Perkiraan jumlah orang yang menjadi korban bencana (meninggal, sakit, cacat) dan ciri–ciri demografinya.
- Jumlah fasilitas kesehatan yang berfungsi milik pemerintah dan swasta.
- Ketersediaan obat dan alat kesehatan.
- Tenaga kesehatan yang masih melaksanakan tugas.
- Kelompok–kelompok masyarakat yang berisiko tinggi (bayi, balita, ibu hamil, bunifas dan manula)
- Kemampuan dan sumberdaya setempat
Mengurangi risiko terjadinya penularan penyakit melalui media lingkungan akibat terbatasnya sarana kesehatan lingkungn yang ada ditempat pengungsian, melalui pengawasan dan perbaikan kualitas Kesehatan Lingkungan dan kecukupan air bersih.
Alur fikir penanganan bencana, sesui Keputusan Menteri Kesehatan ini sebagai berikut :
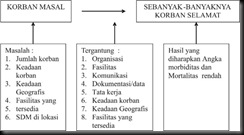
Tolok ukur kunci
a. Persediaan air harus cukup untuk memberi sedikit–dikitnya 15 liter per orang per hari
b. Volume aliran air ditiap sumber sedikitnya 0,125 liter perdetik.
c. Jarak pemukiman terjauh dari sumber air tidak lebih dari 500 meter
d. 1 (satu) kran air untuk 80 – 100 orang
Kualitas air
Air di sumber–sumber harus layak diminum dan cukup volumenya untuk keperluan keperluan dasar (minum, memasak, menjaga kebersihan pribadi dan rumah tangga) tanpa menyebabakan timbulnya risiko–risiko besar terhadap kesehatan akibat penyakit–penyakit maupun pencemaran kimiawi atau radiologis dari penggunaan jangka pendek.
Tolok ukur kunci ;
- Disumber air yang tidak terdisinvektan (belum bebas kuman), kandungan bakteri dari pencemaran kotoran manusia tidak lebih dari 10 coliform per 100 mili liter
- Hasil penelitian kebersihan menunjukkan bahawa resiko pencemaran semacam itu sangat rendah.
- Untuk air yang disalurkan melalui pipa–pipa kepada penduduk yang jumlahnya lebih dari 10.000 orang, atau bagi semua pasokan air pada waktu ada resiko atau sudah ada kejadian perjangkitan penyakit diare, air harus didisinfektan lebih dahulu sebelum digunakan sehingga mencapai standar yang bias diterima (yakni residu klorin pada kran air 0,2–0,5 miligram perliter dan kejenuhan dibawah 5 NTU)
- Konduksi tidak lebih dari 2000 jS / cm dan airnya biasa diminum Tidak terdapat dampak negatif yang signifikan terhadap kesehatan pengguna air, akibat pencemaran kimiawi atau radiologis dari pemakaian jangka pendek, atau dari pemakain air dari sumbernya dalam jangka waktu yang telah irencanakan, menurut penelitian yang juga meliputi penelitian tentang kadar endapan bahan–bahan kimiawi yang digunakan untuk mengetes air itu sendiri. Sedangkan menurut penilaian situasi nampak tidak ada peluang yang cukup besar untuk terjadinya masalah kesehatan akibat konsumsi air itu.
- Prasarana dan Perlengkapan
- Setiap keluarga mempunyai dua alat pengambil air yang berkapasitas 10–20 liter, dan tempat penyimpan air berkapasitas 20 liter. Alat–alat ini sebaiknya berbentuk wadah yang berleher sempit dan/bertutup
- Setiap orang mendapat sabun ukuran 250 gram per bulan.
- Bila kamar mandi umum harus disediakan, maka prasarana ini harus cukup banyak untuk semua orang yang mandi secara teratur setiap hari pada jam–jam tertentu. Pisahkan petak–petak untuk perempuan dari yang untuk laki–laki.
- Bila harus ada prasarana pencucian pakaian dan peralatan rumah tangga untuk umum, satu bak air paling banyak dipakai oleh 100 orang.
Tolok ukur kunci :
- Tiap jamban digunakan paling banyak 20 orang
- Penggunaan jamban diatur perumah tangga dan/menurut pembedaan jenis kelamin (misalnya jamban persekian KK atau jamban laki–laki dan jamban permpuan)
- Jarak jamban tidak lebih dari 50 meter dari pemukiman (rumah atau barak di kamp pengungsian). Atau bila dihitung dalam jam perjalanan ke jamban hanya memakan waktu tidak lebih dari 1 menit saja dengan berjalan kaki.
- Jamban umum tersedia di tempat–tempat seperti pasar, titik–titik pembagian sembako, pusat – pusat layanan kesehatan dsb.
- Letak jamban dan penampung kotoran harus sekurang–kurangnya berjarak 30 meter dari sumber air bawah tanah.
- Dasar penampung kotoran sedikitnya 1,5 meter di atas air tanah.
- Pembuangan limbah cair dari jamban tidak merembes ke sumber air mana pun, baik sumur maupun mata air, suangai, dan sebagainya 1 (satu) Latrin/jaga untuk 6–10 orang
- Pengumpulan dan Pembuangan Limbah Padat Masyarakat harus memiliki lingkungan yang cukup bebas dari pencemaranakibat limbah padat, termasuk limbah medis.
- Sampah rumah tangga dibuang dari pemukiman atau dikubur di sana sebelum sempat menimbulkan ancaman bagi kesehatan.
- Tidak terdapat limbah medis yang tercemar atau berbahaya (jarum suntik bekas pakai, perban–perban kotor, obat–obatan kadaluarsa,dsb) di daerah pemukiman atau tempat–tempat umum.
- Dalam batas–batas lokasi setiap pusat pelayanan kesehatan, terdapat empat pembakaran limbah padat yang dirancang, dibangun, dan dioperasikan secara benar dan aman, dengan lubang abu yang dalam.
- Terdapat lubang–lubang sampah, keranjang/tong sampah, atau tempat–tempat khusus untukmembuang sampah di pasar–pasar dan pejagalan, dengan system pengumpulan sampah secara harian.
- Tempat pembuangan akhir untuk sampah padat berada dilokasi tertentu sedemikian rupa sehingga problema–problema kesehatan dan lingkungan hidup dapat terhindarkan.
- 7. 2 ( dua ) drum sampah untuk 80 – 100 orang
- Tempat/lubang Sampah Padat
- Masyarakat memiliki cara – cara untuk membuang limbah rumah tangga ehari–hari secara nyaman dan efektif.
- Tidak ada satupun rumah/barak yang letaknya lebih dari 15 meter dari sebuah bak sampah atau lubang sampah keluarga, atau lebih dari 100 meter jaraknya dar lubang sampah umum.
- Tersedia satu wadah sampah berkapasitas 100 liter per 10 keluarga bila limbah rumah tangga sehari–hari tidak dikubur ditempat.
Hal–hal berikut dapat dipakai sebagai ukuran untuk melihat keberhasilan pengelolaan limbah cair :
- Tidak terdapat air yang menggenang disekitar titik–titik engambilan/sumber air untuk keperluan sehari–hari, didalam maupun di sekitar tempat pemukiman
- Air hujan dan luapan air/banjir langsung mengalir malalui saluran pembuangan air.
- Tempat tinggal, jalan – jalan setapak, serta prasana – prasana pengadaan air dan sanitasi tidak tergenang air, juga tidak terkikis oleh air.











